La dysplasie de la hanche chez les bébés : qu'est-ce que c'est et comment est-elle corrigée ?

Rédigé et vérifié par la kinésithérapeute Maria Elisa Lisotti Luppi
La dysplasie de la hanche touche un grand nombre de bébés dans le monde. Cependant, la cause exacte qui la génère n’est pas encore connue. Actuellement, on l’appelle aussi dysplasie développementale de la hanche, car elle survient au stade intra-utérin ou dans les moments proches de la naissance.
Il est essentiel que le diagnostic soit précoce, pour favoriser le pronostic de l’enfant qui en souffre. Dans les cas où le traitement n’est pas appliqué, le tableau peut se compliquer d’une luxation ou subluxation de la hanche du nouveau-né.
Qu’est-ce que la dysplasie développementale de la hanche ?
La dysplasie développementale de la hanche (DDC) est l’une des pathologies les plus fréquentes chez le nouveau-né et peut survenir entre la 11e semaine de gestation et l’âge de deux ans.
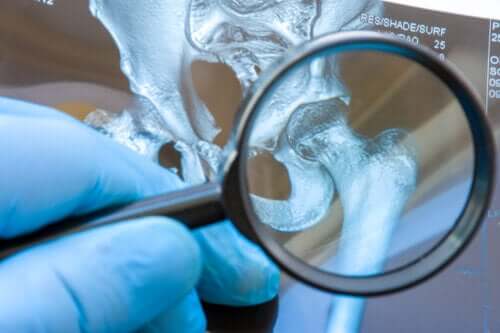
Les enfants qui la présentent ont une disproportion entre la taille de la tête fémorale et celle du cotyle. Le cotyle est la surface sur laquelle le fémur s’articule avec la hanche. Ainsi, l’altération qui conduit au CDD peut être localisée dans la tête fémorale, dans la cavité acétabulaire, ou les deux.
Cette condition est plus fréquente dans les grossesses multiples, en particulier dans la première grossesse. Elle survient le plus souvent du côté gauche et son intensité est variable : de l’instabilité articulaire légère à la luxation complète de la hanche.
Bien qu’on ne sache pas exactement ce qui la cause, certains facteurs de risque ont été identifiés.
Présentation pelvienne
La position du siège du bébé au cours du troisième trimestre de la grossesse est un facteur de risque de dysplasie de la hanche. De plus, on suppose que cette présentation du bébé conditionne le mécanisme d’accouchement, ce qui ajoute un autre facteur prédisposant.
Oligohydramnios
Ces conditions qui provoquent une perte partielle de liquide amniotique pourraient être liées à la dysplasie de la hanche chez les nourrissons. De même, certains facteurs hormonaux maternels et héréditaires pourraient favoriser les deux conditions.
Fibromes utérins maternels
En occupant un espace à l’intérieur de l’utérus, les fibromes limitent la mobilité fœtale en fin de grossesse et cela a des effets néfastes sur le développement de la hanche.
Fœtus féminins
Les filles sont plus susceptibles de souffrir de dysplasie de la hanche que les garçons. Surtout celles d’origine caucasienne, surtout si un autre membre de la famille souffrait de la maladie.
Anatomie maternelle
Le bassin étroit peut conditionner l’apparition de cette altération chez le fœtus, car il limite la mobilité du fœtus à l’intérieur de l’utérus.
Mauvaise manipulation du bébé
Des utilisations vestimentaires inappropriées, telles que l’utilisation de sacs à dos non ergonomiques pour porter le bébé, peuvent entraîner une dysplasie de la hanche chez le bébé.
Comment diagnostique-t-on la dysplasie développementale de la hanche ?
Le diagnostic de CDD se fait par un examen clinique et est complété par quelques examens d’imagerie.
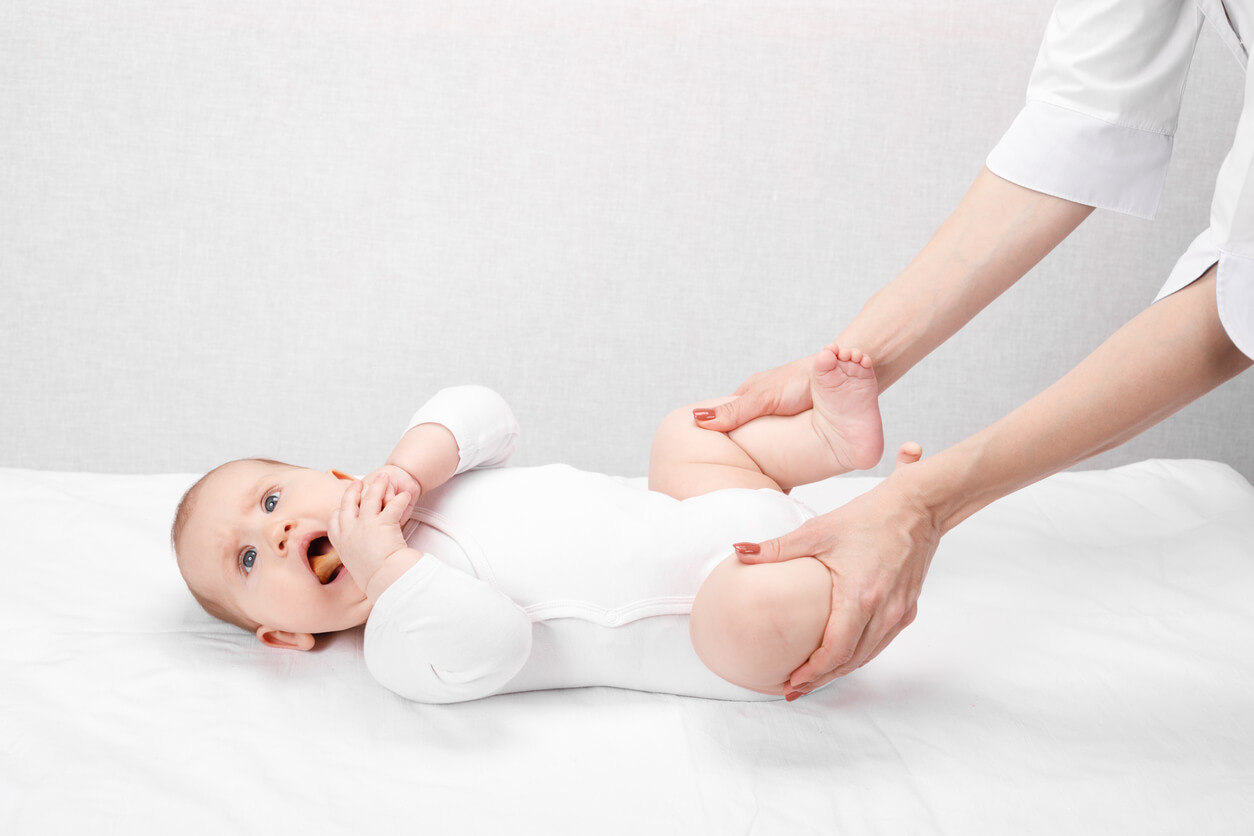
Par observation, le pédiatre évalue s’il existe une limitation de l’ouverture des jambes du bébé. De plus, il peut identifier toute asymétrie dans la longueur ou l’apparence des cuisses et des plis fessiers des deux membres inférieurs.
L’articulation de la hanche est stable lorsque la tête fémorale et le cotyle sont correctement formés et physiologiquement alignés.
Ensuite, il complète l’information par la palpation et la réalisation de deux manœuvres fondamentales :
- La manœuvre de Barlow est utilisée pour vérifier l’emplacement de la tête fémorale.
- La manœuvre d’Ortolani est appliquée pour détecter une éventuelle luxation de la hanche.
Des études complémentaires sont demandées en cas de suspicion clinique de cette affection. Son indication de routine, dans le cadre des stratégies de dépistage, est controversée et se limite aux cas où il existe plusieurs facteurs de risque.
- L’échographie de la hanche est la technique la plus utilisée au cours des 6 premières semaines de vie, car elle n’émet pas de rayonnement et est une méthode non invasive pour le bébé.
- Après 4 mois, la radiographie conventionnelle de la hanche devient la technique de choix.
- La tomodensitométrie est utilisée pour les cas les plus graves ou lorsqu’il y a des doutes avec les méthodes précédentes.
Comment la dysplasie de la hanche chez les bébés est-elle corrigée ?
La détection précoce du CDD est essentielle pour le pronostic de la maladie, car le traitement conservateur n’est efficace que s’il est effectué dans les 6 premiers mois de vie.
Il est connu que plus la hanche reste déplacée longtemps, plus l’usure de l’articulation sera importante. De plus, les chances que l’enfant puisse retrouver l’état naturel de ses os seront limitées.
L’objectif principal du traitement est d’assurer un alignement et une stabilisation corrects des articulations. De cette façon, le développement peut continuer son cours naturel sans laisser de séquelles.
La bonne position des os et des muscles de la hanche permet au sang d’atteindre correctement toutes les structures et les tissus pour se développer correctement.
Traitement conservateur (non chirurgical)
Jusqu’à 6 mois, c’est l’option préférée. Il consiste en l’utilisation d’ un harnais ou d’une attelle pour maintenir la hanche dans sa position correcte.
Au début, l’immobilisation est utilisée de façon permanente. Au fil des semaines, si l’évolution de l’enfant est satisfaisante, les temps d’utilisation sont réduits.
Traitement chirurgical
Si aucune amélioration n’est enregistrée après 6 mois de traitement conservateur ou si le diagnostic a été posé tardivement, l’option chirurgicale est la plus appropriée.
Jusqu’à 18 mois, l’alignement chirurgical peut être effectué sans couper la peau. Après cette période, il sera nécessaire d’opérer la hanche par chirurgie ouverte.
Le rôle de la kinésithérapie pédiatrique dans la dysplasie de la hanche
Dans tous les traitements de la dysplasie de la hanche, la physiothérapie pédiatrique offre de multiples avantages. D’une part, elle cherche à améliorer la notion qu’a l’enfant de son propre corps, d’autre part, elle aide à la gestion de la douleur et améliore la fonctionnalité globale de l’enfant.
Lorsqu’elle est effectuée avant et pendant un traitement non chirurgical, la physiothérapie aide à améliorer la mobilité. Le travail physique favorise l’oxygénation des tissus et aide à maintenir le tonus musculaire.
Si elle est pratiquée uniquement avant la chirurgie, elle aide à maintenir le tonus musculaire et à préserver la mobilité articulaire.
Après la chirurgie, un traitement de kinésithérapie est indispensable pour retrouver la mobilité et la force de l’articulation. De plus, dans le cas où l’enfant rampe déjà, cela l’aide à retrouver le bon sens de la marche.
À propos de l’importance du diagnostic précoce de la maladie
Nous devons souligner l’importance du diagnostic précoce des maladies de l’enfance, grâce à des examens médicaux de routine. Grâce à des évaluations simples, différentes altérations du développement moteur peuvent être détectées, telles que la dysplasie de la hanche chez les bébés.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Martínez Aguilar, Antonio José, et al. Factores de riesgo perinatales y materno fetales predictivos en el diagnóstico de displasia de cadera del recién nacido. Revista de la Sociedad Andaluza de Traumatología y Ortopedia 36.1 (2019): 35-42. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=7390657
- Villalobos, Laura Torres, Nicolás Padilla Raygoza, and Vicente Beltrán Campos. TRANSMISIÓN DEL SONIDO PARA EL DIAGNÓSTICO DE DISPLASIA DE CADERA: UNA REVISIÓN. JÓVENES EN LA CIENCIA 4.1 (2018): 542-545.
- Hernández-Campos, Jorge Armando, and Nicolás Padilla-Raygoza. Validez y confiabilidad de sonda electroacústica para el diagnóstico de displasia de cadera en neonatos. Lux Médica12.36 (2017): 19-25.
- Martínez Cardona, Jorge A. Validación de una nueva maniobra de exploración física para la Displasia de cadera. (2019).
- García, Carla Escribano, et al. Displasia evolutiva de caderas: más allá del cribado. La exploración, nuestra asignatura pendiente. Anales de Pediatría. Elsevier Doyma, 2020.
- Loor, Gema Elizabeth Collantes, et al. Riesgos y consecuencias de una displasia de cadera en infantes. RECIMUNDO 4.4 (2020): 317-329.
- Abril, J. C., et al. Displasia del desarrollo de la cadera y trastornos ortopédicos del recién nacido. Pediatr. Integral 23.4 (2019): 176-86.
- Hernández, Erika Iliana Arana. Iniciando el tratamiento del paciente con displasia de cadera,¿ el éxito depende de la edad?. Ortho-tips 13.4 (2018): 194-198.
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







