Onychomadèse chez l'enfant: ce qu'il faut savoir
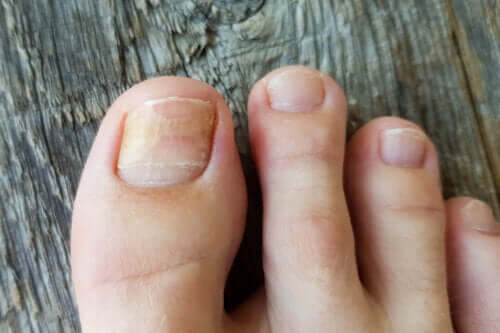
Bien que l’onychomadèse ne soit pas l’une des blessures des ongles les plus courantes chez les enfants, il est important de la connaître afin de savoir comment la traiter. Surtout, parce que l’apparence qu’elle génère dans les mains des nourrissons attire beaucoup l’attention. Voici tout ce que vous devez savoir sur cette affection transitoire et bénigne.
Qu’est-ce que l’onychomadèse chez l’enfant?
L’onychomadèse est le détachement complet et spontané de la plaque unguéale de son pli proximal, sans signe d’inflammation ni de douleur.
Ce décollement n’a pas de cause claire. Mais on suppose qu’il pourrait être causé par un arrêt temporaire de l’activité de la matrice unguéale. En général, ce phénomène est lié à certaines affections virales aiguës dont souffrent les enfants.
Contrairement aux infections fongiques, le décollement de l’ongle se produit dans la zone proximale et peut affecter à la fois les doigts et les orteils.
Causes de l’onychomadèse chez les enfants
Les causes les plus courantes sont les traumatismes mécaniques, les maladies auto-immunes, les médicaments ou les infections. Il existe également un groupe de causes indéterminées, qui est le plus commun de tous.
Plusieurs fois, l’onychomadèse peut survenir comme effet secondaire des pathologies systémiques suivantes:
- Maladie de Kawasaki.
- Dermatoses bulleuses.
- Paronychie.
- Radiothérapie.
- Stress.
Maladie main pied bouche

Parmi les causes infectieuses, la maladie main-pied-bouche est la plus fréquente. Cette pathologie virale infectieuse est assez fréquente dans l’enfance, pendant les mois d’été ou d’automne. Elle est causée par le virus Coxsackie A et l’entérovirus 71.
Les lésions cutanées les plus caractéristiques sont de petites vésicules ovales rougeâtres qui apparaissent sur les mains, les pieds et la bouche. En général, les flambées apparaissent sous forme de pousses dans les écoles et les crèches.
L’histoire naturelle de l’infection suit une certaine séquence. Elle commence par une incubation d’environ 3 à 6 jours puis, les vésicules de la cavité buccale apparaissent. En peu de temps, ceux-ci s’érodent et laissent des ulcères avec une bordure rouge caractéristique. Enfin, la poussée apparaît dans les autres zones du corps, principalement sur la paume des mains et la plante des pieds.
Cette pathologie se résout spontanément au bout d’une semaine et ne nécessite pas de traitement médical curatif.
Lisez aussi: Comment traiter la mycose des ongles des enfants?
Des chaussures inappropriées, une cause fréquente d’onychomadèse chez les enfants
En plus des causes infectieuses, le décollement de l’ongle peut survenir en portant des chaussures de mauvaise taille. Ce phénomène s’observe également chez les sportifs qui ne portent pas de chaussures larges.
De même, lorsque les enfants portent des chaussures fermées et ont des ongles très longs, un traumatisme constant est généré sur le lit de l’ongle et cela favorise le décollement de la plaque.
Manifestations cliniques de l’onychomadèse
Chez les enfants atteints d’onychomadèse, il existe des signes de séparation proximale du lit de l’ongle. Parfois, on trouve également des sillons transversaux peu profonds.
L’hyperkératose sous-unguéale ou les lésions périunguéales ne sont généralement pas présentes. Dans la plupart des cas, la cuticule reste intacte.
Ensuite, nous commenterons quelques signes caractéristiques qui accompagnent le décollement de l’ongle.
Les lignes de Beau
L’onychomadèse est considérée comme une forme sévère des rides de Beau, qui sont des stries ou des sillons transversaux qui vont d’un pli latéral de l’ongle à l’autre. Ils résultent de l’interruption momentanée de la croissance de la matrice proximale de l’ongle.
Certaines des causes des lignes de Beau comprennent un traumatisme local et certains déclencheurs systémiques tels que les suivants:
- Malnutrition sévère.
- Maladie fébrile.
- Pemphigus.
- Maladie de Kawasaki.
- Maladie de Raynaud.
Comme l’onychomadèse, il n’y a pas de traitement spécifique pour les rides de Beau, car elles se résolvent spontanément lorsque l’affection sous-jacente disparaît.
Après le détachement de l’ongle, quelle qu’en soit la cause, il n’adhère plus. Un nouvel ongle pousse lentement en dessous jusqu’à ce qu’il soit complètement remplacé.
Les ongles des doigts mettent environ 6 mois à pousser. Tandis que les ongles des orteils peuvent prendre jusqu’à 18 mois.
Diagnostic et traitement de l’onychomadèse
Le diagnostic d’onychomadèse repose sur les manifestations cliniques et un interrogatoire minutieux sur l’histoire personnelle.
Initialement, la plaque à ongles montre une ligne de dépression transversale (appelée ligne de Beau). Si la matrice de l’ongle reste blessée pendant une longue période, cette ligne s’approfondit jusqu’à ce que la plaque de l’ongle soit complètement séparée.
L’onychomadèse ne nécessite aucun traitement particulier. Autrement dit, il suffit de garder la zone propre et de prévenir d’autres traumatismes. Cependant, la gestion à domicile peut inclure le maintien de la zone sèche pour prévenir l’infection. Après environ 6 à 12 semaines, le problème se résout spontanément.
Découvrez également: Comment soigner les ongles incarnés?
Conseils pour le soin des ongles

Pendant le processus de remplacement de la plaque détachée, il est recommandé de prendre certaines précautions afin de garder les ongles propres et exempts de germes:
- Couper l’ongle ou limer les bords tranchants qui pourraient apparaître, pour éviter qu’il ne s’accroche et ne se décolle davantage.
- Ne pas essayer de couper la partie de l’ongle qui s’est détachée. La laisser simplement telle quelle. Lorsque le nouvel ongle commencera à pousser, l’ancien tombera tout seul.
- Une fine couche de vaseline peut être appliquée et la zone recouverte d’un pansement.
Une affection bénigne et transitoire
Bien que l’arrêt partiel ou total de la croissance des ongles ne soit pas une affection courante chez les enfants, lorsqu’il se produit, il peut inquiéter les parents.
Le pronostic de l’onychomadèse, dans la plupart des cas, est très bon car il s’agit d’un état temporaire. À la fin du processus, le nouvel ongle poussera sous l’ongle blessé.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Chiu HH, Wu CS, Lan CE. Onychomadesis: A Late Complication of Hand, Foot, and Mouth Disease. J Emerg Med. 2017 Feb;52(2):243-245. doi: 10.1016/j.jemermed.2016.01.034. Epub 2016 Oct 4. PMID: 27717588.
- Jandial A, Mishra K, Prakash G, Malhotra P. Beau’s lines. BMJ Case Rep. 2018 Mar 28;2018:bcr2018224978. doi: 10.1136/bcr-2018-224978. PMID: 29593008; PMCID: PMC5878284.
- Salgado F, Handler MZ, Schwartz RA. Shedding light on onychomadesis. Cutis. 2017 Jan;99(1):33-36. PMID: 28207011.
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







